פוריות האישה
מנהלי קהילה

תהליך הביוץ – מה שחשוב לדעת
אילו תהליכים מאפיינים את הביוץ? מתי הוא מתרחש? איך מחשבים את מועד הביוץ? ומה התסמינים האופייניים?

הביוץ (Ovulation) הוא תהליך שחרור ביצית מהשחלות. הביוץ מתרחש סביב היום ה-14 מתוך 28 ימי המחזור החודשי. עם זאת, אורכו של המחזור אינו מדויק אצל כלל הנשים, ועשוי להשתנות בהתאם לגורמים שונים.
לדברי פרופ' אבי בן הרוש, רופא מומחה למיילדות וגינקולוגיה ומנהל השירות לשימור פוריות ביחידה לפוריות והפריה חוץ גופית בבית החולים בילינסון, "זיהוי מועד הביוץ עשוי לסייע בשיפור יכולת הפוריות – הן לצורך כניסה טבעית להיריון והן ביכולת השאיבה של ביציות בשלות בכמות מספקת בטיפולי הפריה חוץ גופית ושימור פוריות".
קיימות שיטות שונות לחישוב מועד הביוץ של האישה, בין השאר תוך שימוש ביומן לתיעוד תסמינים, בדיקת רירית צוואר הרחם ושימוש בערכות לחיזוי הביוץ.
הכתבה הבאה מפרטת על היבטים הקשורים בביוץ:
מהו תהליך הביוץ?
הביוץ הוא השלב במחזור החודשי שבו ביצית משוחררת מהזקיק הדומיננטי בשחלות.
בהבדל מגברים שתאי הזרע שלהם מתחדשים לאורך החיים, נשים נולדות עם מספר קבוע של ביציות שאינו מתחדש, לרוב עם כ-2 מיליון ביציות או למעלה מכך. כמות הביציות ואיכותן יורדות עם השנים – תהליך שמלווה בירידה בפוריות האישה.
תחילתו של התהליך שמסתיים בביוץ הוא בשחרור ההורמון GnRH מבלוטת ההיפותלמוס במוח. הורמון זה, המכונה בעברית 'הורמון משחרר גונדוטרופינים', גורם לבלוטת יותרת המוח להפריש את ההורמון FSH ובעברית 'הורמון מגרה זקיק' – הורמון הגורם בין הימים הראשונים של הווסת ליום ה-14 למחזור החודשי להתפתחות זקיקים בשחלות – כיסי נוזלים שמקיפים את הביציות המתפתחות בשחלות ובנוסף גורמים להפרשת אסטרוגנים מהזקיקים הבשלים. מבין הזקיקים שמתפתחים בשחלות, זקיק אחד הופך לדומיננטי – זה עם התגובה המשמעותית ביותר להורמון FSH, ושאר הזקיקים מפסיקים את תהליך ההתפתחות ונעלמים.
כמו כן, ההורמון GnRH גורם להפרשת ההורמון LH הקרוי גם 'הורמון ההצהבה'. ביום ה-14-13 למחזור החודשי משרה הורמון ה-LH את תהליך הביוץ – שחרור הביצית מהזקיק הדומיננטי. הביצית נקלטת על ידי החצוצרה ושם מחכה להיות מופרית על ידי זרע.
הורמון ה-LH גם מגרה שחרור של הורמוני מין מהזקיק הדומיננטי בשחלה, ולמעשה מתוך בלוטה אנדוקרינית שנוצרת מהזקיק לאחר הביוץ, המכונה בשם 'הגופיף הצהוב'.
לאחר הביוץ חלה עלייה בהפרשת הורמון המין הנשי פרוגסטרון, במטרה להכין את הרחם לקראת היריון עתידי. במידה והביצית מופרית בזרע בתוך החצוצרה, היא נעה מטה לכיוון הרחם. כעבור 5-7 ימים, הביצית המופרית שהיא למעשה כבר עובר זעיר – מתחברת לרירית הרחם. שחרור הורמוני המין אסטרוגן ופרוגסטרון מובילים לעיבוי רירית הרחם (אנדומטריום) והכנתה לקליטת עובר, וזאת בתהליך שמספק את המרכיבים התזונתיים החיוניים לעובר כדי להתפתח לכדי תינוק. בשלב התפתחות העובר ממשיך להתקיים הגופיף הצהוב על ידי הפרשת ההורמון 'בטא hCG' המכונה גם 'הורמון ההיריון' באופן שתומך בהתפתחות העובר בחלל הרחם.
במידה והביצית אינה מופרית, ואין השרשה של עובר ברחם, הגופיף הצהוב שורד כשבועיים, ולאחר הפסקת הפרשת הורמוני המין הנשיים הוא מעודד את קילוף רירית הרחם הפנימית, ומתפתחת הווסת. שלב גדילת הביצית בשחלה עד לביוץ עצמו מכונה 'השלב הפוליקולרי', והשלב בו נוצר בשחלות הגופיף הצהוב ועד מחזור הווסת מכונה 'השלב הלוטאלי'.
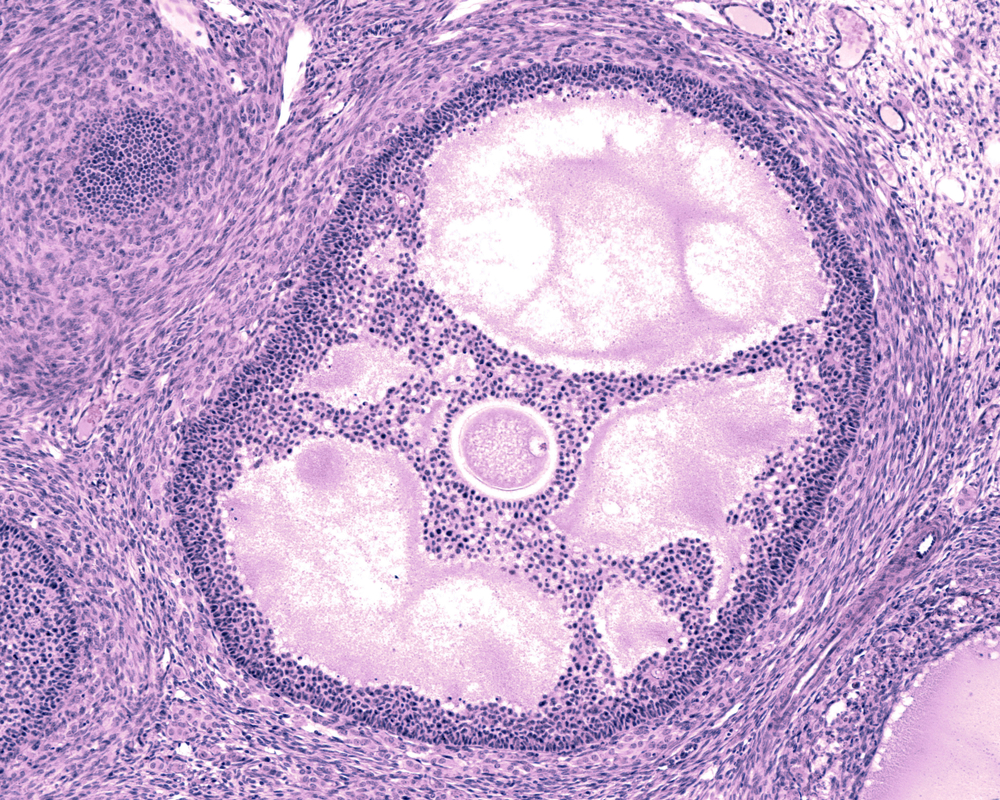
זקיק שחלתי מוגדל – המפתח לתהליך הביוץ (צילום: Shutterstock)
איך מחשבים את מועד הביוץ?
ב-28 ימים בממוצע של המחזור החודשי, הביוץ מתרחש לרוב סביב היום ה-14, באמצע המחזור ולמעשה כ-15-13 ימים לפני תחילת המחזור הבא. מועד זה אינו מדויק, ומשתנה מאישה לאישה, ועשוי להיות מעט קצר או ארוך יותר.
אורך המחזור החודשי אינו קבוע לכלל הנשים. לפי נתוני מחקר שסיכם תיעוד של מעל -600 אלף מחזורים נשיים של תושבות שבדיה, בריטניה וארה"ב, וממצאיו פורסמו באוגוסט 2019 בכתב העת NPJ Digital Medicine, אורך המחזור הממוצע עומד על 29.3 ימים, ורק ל-13% מהנשים היה אורך מחזור מדויק של 28 ימים. לפי הנתונים המקובלים, בגיל 25- כ 40% ממחזורי הוסת אורכים בין 25 ל-28 ימים.
מאחר ואורך המחזור עשוי לנוע לרוב בין 21 ל-35 ימים, כדי לקבוע את מועד הביוץ יש לנהל מעקב למשך המחזור האישי של כל אישה, ולהפחית כשבועיים, כאשר ההנחה כי הביוץ הוא 14 ימים לפני תחילת המחזור הבא, ללא קשר לאורך המחזור. כך, למשל, אם משך הזמן בין המחזורים הוא 32 ימים – הביוץ המשוער יהיה סביב היום ה-18 למחזור.
תהליך הביוץ עצמו קצר – ובמהלכו ביצית בשלב יכולה לשרוד 12 עד 36 שעות בלבד לאחר הביוץ, ובמידה ולא הופרתה בזרע היא נספגת בגוף. בהבדל מביצית, זרע יכול לשרוד בגוף מספר ימים ולרוב בין 5-3 ימים. לכן, ניתן בפועל להרות מיחסי מין בין חמישה ימים לפני הביוץ ועד יום אחריו. כשמתקיימים מאמצים להרות באופן טבעי – מוטב שיהיה זרע בגוף כבר במועד הביוץ, והסיכויים להרות גבוהים בעיקר כשמתקיימים יחסי מין יום עד יומיים לפני הביוץ וביום הביוץ עצמו.
מאחר ומועד הביוץ חשוב כדי לשפר את הסיכויים להרות באופן טבעי והן כדי לשאוב ביציות בשלות לשיפור סיכויי ההצלחה בטיפולי הפריה חוץ גופית ושימור פוריות – פותחו עם השנים שיטות לחיזוי מועד הביוץ.
- שיטת היומן
בשיטה זו, למטופלת מומלץ לנהל יומן להערכת הביוץ, ולכתוב במשך שישה חודשים את הימים בהם מתחיל המחזור החודשי. בהמשך מאתרים מהו מועד המחזור הקצר יותר ומהו המועד הארוך יותר של מחזור בששת החודשים. בהמשך מחסירים 18 ימים ממשך המחזור הקצר -11 ימים ממשך המחזור הארוך, וההפרשים בזמנים מהווים את ההערכה המקובלת למועד הביוץ של האישה. בהתאם לחישוב זה, אם מועד המחזור הקצר ביותר במשך שישה חודשים הוא 28 ימים והארוך ביותר הוא 31 ימים, מועד הביוץ הוא בין היום ה-10 ליום ה-20 למחזור.
- מעקב זקיקים באולטרסאונד
בטיפולי הפריה חוץ גופית ושימור פוריות נהוג לבצע בדיקות מעקב זקיקים באולטרסאונד כדי להעריך את מועד הביוץ.
אולטרסאונד הוא אמצעי טוב להערכת השחלות וגדילת הזקיקים בשחלות, אך הוא דורש מספר בדיקות אולטרסאונד וגינאלי (או בטני עם שלפוחית שתן מלאה) מתחילת הווסת ועד זיהוי זקיק גדול, שגודלו בבדיקה כ-17 עד 21 מ"מ באחת השחלות. מרגע שמזוהה זקיק בגודל שכזה ניתן להעריך שהביוץ הטבעי קרוב.
- בדיקת רירית הרחם
רירית הרחם היא רקמה שמיוצרת ברחם ועוברת תהליכים לאורך המחזור החודשי. לפני הביוץ הרירית עבה, לבנה ויבשה. בסמוך לביוץ הרירית הופכת לבהירה וחלקלקה, באופן שמקל על הזרע לנוע לעבר הביצית ולהפרות אותה. בדיקת אולטרסאונד להערכת הזקיקים מאפשרת גם לעקוב אחר עובי רירית הרחם.
- ערכות ביוץ
ערכות ביתיות מסחריות לבדיקת ביוץ פועלות בדומה לערכות היריון באמצעות חשיפת סטריפ הבדיקה לשתן בבית. הערכות מאבחנות את ההורמון LH בשתן – הורמון שרמתו עולה לפני הביוץ. תוצאה חיובית בבדיקה – משמעותה שהאישה חווה ביוץ. ברוב הבדיקות, הביוץ מתרחש במשך 36-24 שעות מהמועד בו פס הבדיקה הוא הכהה ביותר. בהבדל מבדיקות היריון, לא נהוג לבצע בדיקות ביוץ בשתן ראשון של בוקר, אלא תוך שימוש בשתן שניתן במהלך היום. לדברי פרופ' בן הרוש, "בד"כ מומלץ לבצע בדיקת שתן אחת ליום (בשעות אחר הצהריים) סביב הזמן הצפוי לביוץ. מרגע הופעת בדיקה חיובית מקובל להניח שביוץ טבעי יתרחש בעוד כ- 24 שעות. ייתכנו מצבים בהם הבדיקה "מפספסת" את גילוי ההורמון ואת הביוץ, בעיקר במצב בו בדיקת השתן נערכה בשעות הבוקר".
- מדידת טמפרטורת הגוף
במהלך הביוץ חלה עלייה קלה של 0.5 עד 1 מעלות בטמפרטורת הגוף. מדידת חום הגוף מדי בוקר באמצעות מד חום דיגיטלי עשויה לסייע בהערכת מועד הביוץ, אולם לשם כך יש למדוד את הטמפרטורה עם היקיצה בבוקר, לפני שקמים מהמיטה ולפני אכילה או שתייה. בדיקה זו מכונה לעתים "בדיקת חום השחר". תיעוד טמפרטורת הגוף מדי בוקר למשך מספר חודשים מאפשר לזהות את הימים בהם מתרחשת העלייה בטמפרטורה שמאפיינת ביוץ. לדברי פרופ' בן הרוש, "בדיקה זו בעייתית ואינה מדויקת ולכן קשה להתבסס בזמן אמת על שינויי הטמפרטורה לצורך זיהוי נכון של מועד הביוץ."
תסמינים של ביוץ
זיהוי מועד הביוץ הוא פעולה מאתגרת, ולא לכל אישה מופיעים תסמינים אופייניים בתהליך הביוץ. עם זאת, התסמינים העיקריים שעשויים לבשר ביוץ כוללים:
- רגישות בשדיים
- נפיחות הבטן
- כאב קל בבטן ו/או ברצפת האגן
- דימום קל מהנרתיק
- שינויים במיקום וביציבות הרחם
- עלייה בחשק המיני
- תחושות מוגברות של ריח, טעם וראייה
- שינויים במצב הרוח
- שינויים בתיאבון
מטופלות רבות חוות כאבים בעת הביוץ. תופעה זו מכונה ברפואה 'מיטלשמרץ' (mittelschmerz) ומשמעותו בגרמנית 'כאב אמצעי' – דהיינו בביוץ אשר באמצע המחזור החודשי. הכאב מתבטא לרוב בהתכווצויות או כאבים בבטן התחתונה ו/או אגן, באמצע הגוף או באחד הצדדים. הכאב עשוי לבטא את שחרור הביצית מהזקיק לעבר החצוצרה. לפי מחקרים, כאבי ביוץ עשויים להתרחש אצל מעל ל-40% מהנשים בגיל הפוריות.
מתי אין ביוץ?
מחקרים מייחסים לביוץ תקין סימן לבריאות טובה. ישנם מצבים רפואיים שמשפיעים על תהליך הביוץ ועשויים לגרום להפסקת הביוץ באופן זמני או לצמיתות – מצב המתבטא בהפסקת המחזור החודשי:
- הנקה ומצב של רמה גבוהה של פרולקטין בדם (היפרפרולקטינמיה), שיכולה להיות מלווה בזוב חלב, עשויים להוביל להפסקה זמנית של הביוץ.
- גיל המעבר הוא למעשה סוף תהליך הביוץ, הזמן בו נפסק המחזור החודשי. לרוב הפסקה זו אינה פתאומית ומתרחשת בהדרגה תוך ירידה בתדירות המחזורים. גיל המעבר עשוי להימשך כשנתיים ולעתים אף מעל לעשר שנים. בהגדרה הרפואית, אישה שלא קיבלה מחזור חודשי במשך שנה מוגדרת כמי שהגיעה לגיל המעבר.
- תסמונת השחלות הפוליציסטיות (PCOS) מלווה בחוסר איזון בהפרשת הורמוני המין מהשחלות, ומובילה לאי סדירות במחזור החודשי ובתהליך הביוץ.
- אי ספיקת שחלות ראשונית (POI) מוגדרת כמצב של הפסקת תפקוד השחלות לפני גיל 40, ולמעשה 'גיל מעבר מוקדם' המוביל לסוף תהליך הביוץ בגיל צעיר מסיבות שונות, גנטיות או בקשר למחלות אוטואימוניות מסוימות כגון דלקת מפרקים שגרונתית והפרעות בבלוטת התריס.
- העדר מחזור (אמנוראה, Amenorrhea) עשוי להתפתח באופן זמני כתוצאה ממשקל גוף גבוה או נמוך מדי, מתח נפשי ועייפות או לחילופין עודף פעילות גופנית.
- גלולות למניעת היריון, מדבקות ושימוש בהתקן תוך רחמי מפסיקים את תהליך הביוץ ומלווים בשינוי רירית צוואר הרחם והרחם – מה שמקשה על הזרע לנוע לעבר הביצית.
במקרים שבהם המחזור החודשי אינו סדיר או מפסיק – יש לפנות לרופא לבירור התופעה.
יש לציין כי באופן רגיל, ביוץ תקין מלווה גם במחזור חודשי סדיר ווסת סדירה, אך ישנם מצבים חריגים בהם אישה מקבלת וסת מבלי שהיא מבייצת בפועל, או לחילופין שמתרחש תהליך הביוץ אך ללא מחזור אמיתי.

כשהמחזור אינו סדיר יש לפנות לרופא לבירור התופעה (צילום: Shutterstock)
תרופות לתהליך הביוץ
תרופות הניתנות בטיפולי פריון, הפריה חוץ גופית ושימור פוריות משמשות לעידוד תהליכי ביוץ, ומטרתן לעודד הבשלה של ביציות לצורך השאיבה – כדי לשפר את הסיכוי להקפיא כמות מספקת של ביציות לטיפולי שימור פוריות או לייצר די עוברים מופרים לצורך הקפאה או החזרה לגוף בטיפולי הפריה חוץ גופית.
יש לציין כי התקנות המעודכנות בישראל של משרד הבריאות, שפורסמו באוגוסט 2022, מגבילות את כמות הביציות שמותר לשאוב בטיפולי הפריה ושימור פוריות ל-25 עד 35 ביציות בסך הכול במסגרת של עד שש פעולות לשאיבת ביציות, פעולות הכרוכות בהרדמה כללית.
- תרופות לגדילה והתפתחות של זקיקים בשחלות
התרופות שנעשה בהן שימוש לעידוד תהליך הביוץ בטיפולי הפריה ושימור פוריות כוללות תכשירים הורמונאליים הניתנים בהזרקה המכילים הרכבים שונים של הורמונים, כשמשך הטיפול והמינון מותאמים אישית לכל אישה לפי נתונים שונים כגון גיל, משקל, מבנה השחלות, כשהמינון עשוי להשתנות בהתאם לתגובה לטיפול שנאמדת בבדיקות דם לרמות ההורמונים אסטרדיול ופרוגסטרון ואולטרסאונד זקיקים.
התרופות מנופור (Menopur) ומנוגון (Menogon) מכילות את ההורמונים FSH ו-LH המופקים משתן של נשים בגיל המעבר, וניתנות בזריקה תת עורית או לשריר מדי יום. התרופות גונל F (Gonal-F), רקובל ((Rekovelle ופיוריגון (Puregon) מכילות את ההורמון FSH בלבד המיוצר באופן מלאכותי במעבדה, ולא ממקור ביולוגי. התרופה אלונבה (Elonva) מכילה את ההורמון FSH המיוצר באופן מלאכותי עם פעילות ארוכת טווח. התרופה פרגובריס (Pergoveris) מכילה את ההורמונים FSH ו- LH המיוצרים באופן מלאכותי .
מאחר והזריקות גורמות לכמה ביציות להבשיל ולבייץ במקביל, הן למעשה מלוות בסיכון להיריון מרובה עוברים וכן לגירוי יתר של השחלות והתפתחות ציסטות מרובות בשחלות.
- תרופות לגרימת ביוץ
בטיפולי פריון והפריה חוץ גופית, כשמאובחנים בבדיקת אולטרסאונד זקיקים מפותחים בקוטר של 21-17 מ"מ, יתכן ויומלץ על זריקה לתזמון הביוץ, כדי לתזמן בצורה מיטבית את המפגש של הביצית עם הזרע – באמצעות יחסי מין או בטיפולי הזרעה, כ-36-24 שעות לאחר מתן הזריקה.
התרופות אוביטרל (Ovitrelle) ופרגניל (Pregnyl) מכילות את הורמון ההיריון 'בטא hCG' המופק באופן מלאכותי או משתן של נשים הרות. הורמון זה פועל בדומה להורמון LH ומשרה את תהליך הביוץ במחזור החודשי.
אוביטרל ניתנת בזריקה תת עורית ופרגניל תת עורית או בזריקה לשריר. לאלו המבקשים לנסות להרות באופן טבעי, מומלץ לקיים יחסי מין ביום בו ניתן הטיפול ובשני הימים אחריו.
יש לציין כי מאחר והתרופות מכילות את 'הורמון ההיריון', נטילתן צפויה להוביל לתוצאה חיובית בערכות לבדיקת היריון במשך כשבועיים לאחר קבלתן, ללא קשר לקיומו של היריון בפועל.
- תרופות לדיכוי הביוץ
באמצעים תרופתיים ניתן גם לדחות את מועד הביוץ. תרופות לדיכוי הביוץ משמשות בין השאר בטיפולי הפריה חוץ גופית למניעת ביוץ עצמוני לפני שאיבת הביציות.
כמו כן נעשה בהן שימוש לטיפול בנשים דתיות שנוהגות לקיים יחסי מין רק לאחר טבילה במקווה (בדרך כלל סביב יום 14 מתחילת המחזור) ומפספסות את מועד הביוץ וסובלות מ"עקרות הלכתית".
בקטגוריה זו נכללות תרופות שפועלות כדי למנוע את פעילות הורמון GnRH (אנאלוגים) ובכך מעכבות את ההפרשה של הורמוני FSH ו- LH מבלוטת יותרת המוח. התרופה המקובלת למטרה זו היא דקפפטיל (Decapeptyl) הניתנת במינונים שונים בזריקה תת עורית או לשריר. התרופות סינרל (Synarel), סופרפקט (Superfact) ניתנות בתרסיס לאף.
בקטגוריה הזו גם תרופות שמובילות לדיכוי מיידי של הפרשת ההורמון LH ולמניעת ביוץ עצמוני, אשר דורשות תזמון מדויק יותר, ובהן צטרוטייד (Cetrotide) ואורגלוטרן (Orgalutran) הניתנות בזריקה תת עורית.
פרופ' אבי בן הרוש הוא רופא מומחה למיילדות וגינקולוגיה ומנהל השירות לשימור פוריות ביחידה לפוריות והפריה חוץ גופית בבית החולים בילינסון
עדכון אחרון: ספטמבר 2024

