פוריות האישה
מנהלי קהילה
בדיקות הדמיה לחלל הרחם והחצוצרות בטיפולי פוריות
אולטרסאונד, צילום רחם רגיל ברנטגן, סונוהיסטוגרפיה (בדיקת קצף), היסטרוסקופיה ולפרוסקופיה – אילו בדיקות משמשות להדמיית חלל הרחם והחצוצרות ומתי נעשה בהן שימוש לבירור בעיות פוריות?

למרות שפתולוגיות ברחם אינן גורם שכיח להפרעות פוריות, במהלך טיפולי פוריות נדרשות המטופלות בשלבים שונים לעבור בדיקות הדמיה לחלל הרחם והחצוצרות במטרה להעריך את תפקוד האיברים, לאתר או לשלול בעיות פוריות ולבחור בגישה הטיפולית המתאימה ביותר למטופלת בהתאם לבעיה עימה היא מתמודדת.
נכון להיום קיימות מספר בדיקות הדמיה מרכזיות להדמיית הרחם והחצוצרות, ולכל אחת מהן יתרונות לצד מגבלות. חשוב לבצע הערכה מושכלת לקביעת בדיקת ההדמיה המתאימה בשיתוף עם הרופאים הגינקולוגים המטפלים.
\לדברי פרופ' אבי בן הרוש, רופא מומחה למיילדות וגינקולוגיה ומנהל השירות לשימור פוריות ביחידה לפוריות והפריה חוץ גופית בבית החולים בילינסון, "בדיקות הדמיה לרחם ולחצוצרות לרוב מבוצעות בחלקו הראשון של המחזור החודשי, לאחר הווסת, כדי לצמצם את הסיכון לביצוע בדיקה במצב של הריון צעיר שטרם אובחן, ולהפחית את ההתערבות האפשרית של דם תוך רחמי וקרישי דם בבדיקה. לחילופין, ניתן לבצע את ההערכה בכל זמן בכפוף לטיפול בגלולות למניעת היריון".
במסגרת בדיקות ההדמיה לרחם ולחצוצרות, לעתים יומלץ על נטילת ביופסיה מהרחם להערכת מצב רירית הרחם ופתולוגיות שונות.
הכתבה להלן סוקרת בדיקות הדמיה מרכזיות לחלל הרחם והחצוצרות בטיפולי פוריות:
אולטרסאונד
בדיקות אולטרסאונד מבוצעות באמצעות מכשיר עם מתמר, ומשמשות כאמצעי ההערכה נגיש ונפוץ ביותר לאבחון הפרעות בפוריות האישה. בדיקות אלה שכיחות במיוחד, מאחר והן עושות שימוש בגלי קול, ואינן כרוכות בחשיפה לקרינה מייננת.
הסיבה המרכזית לביצוע בדיקות אולטרסאונד רחם וגינאלי להערכת בעיות פוריות הן בדיקות לתקינות הרחם, השחלות (כמו ציסטות בשחלות), ובמקרים פתולוגיים ניתן גם להדגים חצוצרות לא תקינות מלאות בנוזל לאחר זיהומים באגן (הידרוסלפינגס, סקטוסלפינגס).
בבדיקת אולטרסאונד מתבצע "מעקב זקיקים" שמאפשר הערכה של הזקיקים בשחלות במצב טבעי או במהלך טיפול הורמונלי של גרימת או הגברת תהליך הביוץ בטיפולי פריון (בשילוב בדיקות הורמונליות לניטור התגובה השחלתית).
בדיקת אולטרסאונד רחם מבוצעת גם במצבים של חשד לרזרבה שחלתית נמוכה לצורך הערכת כמות הזקיקים בשחלות באמצעות מדד AFC. לפי תנאי סל הבריאות בישראל, כשהבדיקה מצביעה על מספר מוגבל של פחות משבעה זקיקים בלבד בשתי השחלות הנצפים באולטרסאונד – היא מעידה על רזרבה שחלתית נמוכה וזה אחד הקריטריונים שיכול לאפשר זכאות לטיפולי שימור פוריות במסגרת הסל.
בדיקת אולטרסאונד וגינאלי רגילה לרחם אינה מאפשרת לזהות חלק מהפתולוגיות ברחם והחסימות בחצוצרות, ובמקרים אלה מופנית המטופלת לבדיקת אולטרסאונד מיוחדת שבמהלכה מוזרמת תמיסת מי מלח לחלל הרחם דרך צוואר הרחם – בשיטה הקרויה 'הידרוסונוגרפיה'. שיטה זו מבוצעת לרוב כשבדיקת אולטרסאונד רגיל מצביעה על ממצאים לא ברורים או להערכת מצב הרחם לפני ניתוחים או טיפולי הפריה חוץ גופית, והיא מאפשרת לזהות מומים מולדים, גידולים והידבקויות בחלל הרחם והחצוצרות.
בדיקות אולטרסאונד של הרחם והשחלות אורכות כ-10 דקות, ולרוב אינן מלוות בתופעות חריגות בתום הבדיקה.
ישנן גם בדיקות אולטרסאונד גינקולוגי מכוונות למצבים מיוחדים כמו אנדומטריוזיס במהלכן נדרשת בדיקה ארוכה יותר להערכת הרחם והשחלות.
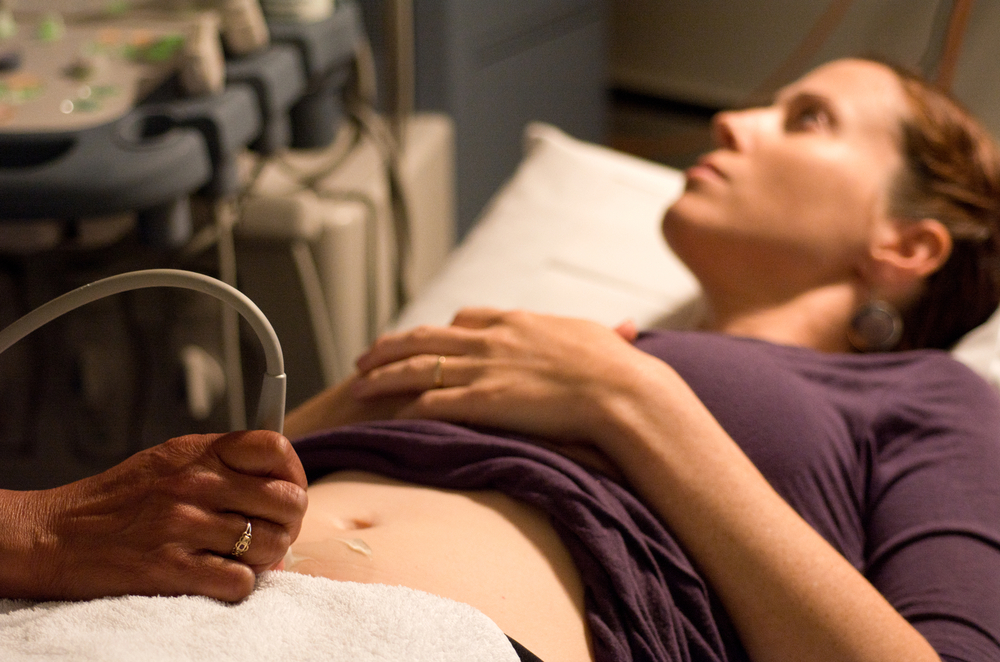
בדיקות אולטרסאונד – הנגישות ביותר לבירור בעיות פוריות של נשים (צילום: Shutterstock)
אולטרסאונד תלת ממד
במקרים מסוימים בהם בדיקות הדמיה נוספות מזהות ממצא לא ברור בחלל הרחם, למשל מחיצה ברחם שעשויה להיות הסיבה לבעיית פוריות ולקושי להרות, או הפלות חוזרות, נדרשת בדיקה מיוחדת להערכת הממצא באמצעות אולטרסאונד תלת ממדי.
בבדיקת אולטרסאונד תלת ממד של חלל הרחם מבוצעת באמצעות מתמר מיוחד המשדר תמונה תלת ממדית על בסיס גלי קול. הבדיקה מאפשרת לזהות ממצאים שיש להם השפעה על בעיות פריון והצלחה של טיפולי פוריות, לרבות פוליפים ושרירנים בחלל הרחם, הידבקויות, וכן מצב של רחם דו קרני – המתפצל כתוצאה ממום מולד לשתי קרניים במקום חלל אחד; מחיצה ברחם; ומומים מולדים נוספים בחלל הרחם. בחלק המקרים שבהם מזוהה בבדיקה מום מסוים, כמו מחיצה ברחם – יומלץ על ניתוח לתיקון הבעיה.
הבדיקה אורכת כ-10 דקות, ואינה מלווה בתופעות מאוחרות. מחקרים על יעילות הבדיקה מצביעים על שיעור דיוק באבחון הדומה לזה של צילום רחם רגיל.
חשוב לציין כי הבדיקה אינה מאפשרת לזהות חסימות קטנות בחצוצרות אשר עשויות להשפיע על פגיעה בפוריות האישה, וכשמתעורר החשד לכך – נדרשות לרוב בדיקות הדמיה נוספות.
צילום רחם רגיל
צילום רחם רגיל הוא שיקוף רנטגן של הרחם המבוצע תוך הזרקת חומר ניגוד. המדובר בצילום שגרתי שבוצע כיום במטרה לבדוק את תקינות חלל הרחם והמעבר בחצוצרות, ומתבצע כחלק מהבירור של בעיות פוריות ובהכנה לטיפולי פוריות מסוימים.
עם זאת, כיום בישראל לא נהוג להפנות את כלל הנשים עם בעיות פוריות לצילום רנטגן בתחילת הטיפול. לדברי פרופ' בן הרוש, "לאישה צעירה ללא הפלות חוזרות, ללא הריונות בעבר וללא דלקות של הרחם והשחלות וללא ניתוחים קודמים באגן או ניתוח אפנדציט שהסתבך, הסיכוי לחסימה של הרחם נמוך, ולכן בשלבי הטיפול הראשונים בכדורים או בהזרעות אין צורך בביצוע צילום רחם מקדים". לדבריו, "הבדיקה מיועדת בעיקר לאחר כישלון של טיפולים קודמים או כשידועים מראש גורמי סיכון לחסימה של החצוצרות, כמו הפלות מוקדמות, היריון חוץ רחמי קודם, דלקות באיברי המין הנשיים ואנדומטריוזיס".
צילום רחם מומלץ לבצע בחצי הראשון של המחזור החודשי לאחר הווסת, ויש להימנע מקיום יחסי מין מהווסת ועד למועד הבדיקה (או במהלך טיפול בגלולות).
הפעולה מבוצעת ללא הרדמה ובמהלכה מוחדר חומר ניגוד מסוג יוד לחלל הרחם דרך צוואר הרחם באיטיות רבה, תוך כדי שיקוף. הבדיקה אינה מתאימה למטופלות הרגישות ליוד.
הבדיקה אורכת כ-10-5 דקות, ובסופה תיתכן הפרשה חומה למספר שעות מהנרתיק, לצד תחושת כאב החולפת במהלך היום.
צילום רחם עשוי להיות כרוך בכאבים, אי נוחות ולחץ בבטן, ומוחלף בשנים אחרונות בהדרגה בצילומי אולטרסאונד בשיטות שמאפשרות איתור פתולוגיות ברחם ובחצוצרות מבלי לחשוף את הגוף לקרינה מייננת ובשיטות פחות מכאיבות.
סונוהיסטרוגרפיה (בדיקת ״קצף״)
בשיטה חדשה מתאפשרת בשנים האחרונות בדיקת אולטרסאונד מתקדמת לחלל הרחם והחצוצרות תוך שימוש בקצף ייחודי בטכנולוגיה הקרויה ExEm Foam. בדיקה זו מכונה 'סונוהיסטרוגרפיה' או 'בדיקת קצף'.
הקצף משמש לבדיקה הוא מעין "חומר ניגוד", בדומה ליוד המשמש כחומר ניגוד לשיפור התמונות המתקבלות בהדמיית רנטגן. הקצף מורכב מג'ל המכיל צלולוז, גליצרול ומים מזוקקים. חומר זה מאפשר צפיה מדויקת ברחם ובחצוצרות ברמת דיוק גבוהה.
בדיקה זו מאפשרת לזהות בעיות בחלל הרחם, לרבות מחיצות ברחם ומומים מולדים נוספים ולקבוע האם החצוצרות פתוחות – וזאת ללא צורך לבצע צילום רחם רגיל. הבדיקה כרוכה לרוב בכאבים קלים יותר בהשוואה לצילום רחם ברנטגן המבוצע עם הזרקת חומר ניגוד.
הבדיקה מתבצעת בחלק מבתי החולים ומרפאות של הקופות השונות וגם במסגרת מרפאות פרטיות.
היסטרוסקופיה אבחנתית/ טיפולית
היסטרוסקופיה היא פעולה פולשנית לבחינת חלל הרחם באמצעות מצלמה המוחדרת על גבי סיב אופטי דרך הנרתיק וצוואר הרחם – למטרות אבחנתיות ו/או טיפוליות.
הבדיקה מבוצעת לרוב ללא הרדמה, ומיועדת למצבים מסוימים הדורשים בחינה מעמיקה של חלל הרחם והחצוצרות לאחר ממצא מחשיד בצילום רחם (רנטגן) או אולטרסאונד רחם, ובין השאר דימום לא סדיר מהרחם; הפלות חוזרות; חשד לפוליפים ברחם; חשד לשאריות חומר הריוני או שחלתי בחלל הרחם לאחר הפלה או לידה; חשד לשרירן בולט לחלל הרחם שגורם לדימום מוגבר או לא סדיר או להפלות חוזרות; וחשד להידבקויות תוך רחמיות.
לדברי פרופ' בן הרוש, "במצב של טיפולי פוריות, לפני החזרת העובר לרחם חשוב לוודא שאין הידבקויות ופוליפים בחלל הרחם, ולכן היסטרוסקופיה משמשת כלי טוב להערכת חלל הרחם במצבים אלה". לדבריו, "חשוב להפעיל היגיון קליני בהפניה לבדיקה זו, ובמידה ואין סיפור בעבר של דלקות או הידבקויות ברחם, ולא ניתן לראות ממצא חריג או מום בבדיקה אולטרסאונד תלת ממד של הרחם – אין תמיד צורך בהיסטרוסקופיה. עם זאת, כשמתעורר חשד לממצא חריג, וכן אצל מטופלות שנכשלו בטיפולי הפריה קודמים – לעתים יומלץ לבצע את הבדיקה ולבחון את חלל הרחם באופן מעמיק דרך מצלמה המציגה תמונה באיכות טובה".
הסיב האופטי המוחדר בבדיקה לצפייה בפנים חלל הרחם הוא דק, וקוטרו 3-2 מילימטרים. בבדיקה לרוב מוזלפת דרך הצינורית גם תמיסה פיזיולוגית לחלל הרחם כדי להרחיק בין דפנות הרחם. הפעולה כולה אורכת כ-10 דקות. המכשור הדק מוביל לכך שהבדיקה לרוב אינה כרוכה בכאב משמעותי, אם כי עשויה להיות מלווה באי נוחות בבטן התחתונה ואף בתחושה של כאבי מחזור.
הבדיקה לרוב מבוצעת ללא הרדמה, ובחלק מבתי החולים ניתן לבצעה תחת סדציה ואף בהרדמה כללית.
במקרים מסוימים הסיב האופטי שבאמצעותו מוחדרת המצלמה כולל גם מכשיר ניתוחי לחיתוך ממצאים פתולוגיים בחלל הרחם כמו פוליפים ושרירנים וכן להפרדת הידבקויות. כיום ישנן טכנולוגיות שמאפשרות לטפל בממצאים שנצפים בהיסטרוסקופיה גם ללא צורך בהרדמה בשיטה הקרויה "See & Treat" במרפאות גינקולוגיות ייעודיות.
היסטרוסקופיה ניתוחית בגישתה השמרנית דורשת הרדמה כללית כדי למנוע כאבים, ומהווה ניתוח לכל דבר הכרוך באשפוז לצורך החלמה ובסיכון לדימום קל מספר ימים לאחר הפעולה וכן בסיכון לזיהומים ובמקרים נדירים נקב בדופן הרחם ופגיעה באיברים פנימיים.
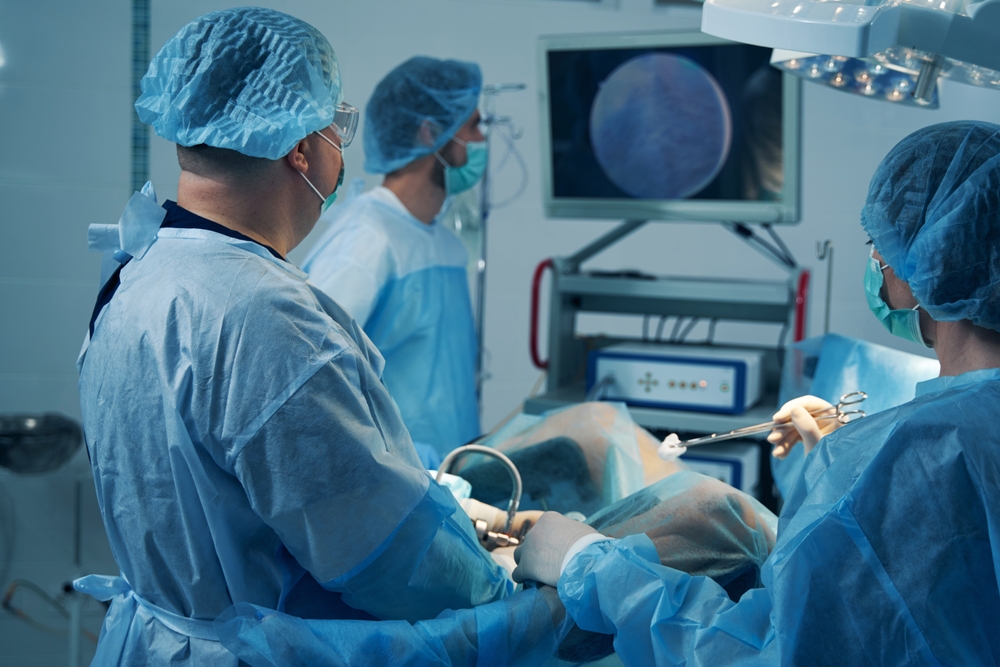
בדיקת היסטרוסקופיה – נדרשת לאחר ממצא מחשיד ברחם (צילום: Shutterstock)
לפרוסקופיה אבחנתית/ טיפולית
לעתים בדיקות ההדמיה כמו אולטרסאונד אינן טובות דיין להערכת האגן והחצוצרות ונדרשת בדיקה ישירה בלפרוסקופיה אבחנתית או טיפולית. לפרוסקופיה מדויקת יותר בהערכת הידבקויות באגן, ומאפשרת אבחון של נגעי אנדומטריוזיס באגן ובשחלות, כמו במצב של כאב אגן כרוני.
לפרוסקופיה לצורכי אבחון וטיפול היא למעשה ניתוח שמבוצע תחת הרדמה כללית, וכרוך בצום מקדים של שש שעות ובבדיקות מקדמות בהתאם למצב הבריאותי, לרבות בדיקות אק"ג לנשים מעל גיל 40 וצילום חזה לנשים מעל גיל 60.
בתחילת הפעולה הגינקולוג המנתח מחדיר מחט דקה לחלל הבטן ומנפח את חלל הבטן עם פחמן דו חמצני. בהמשך מוחדרים 4-3 צינורות דקים דרך פתחים זעירים בבטן התחתונה בעובי של 10-5 מילימטרים, ודרכם מוחדרים מכשירים לביצוע הפעולות הכירורגיות. דרך פתח נוסף בטבור בגודל של כ-10 מילימטרים מוחדר סיב אופטי ובקצהו מצלמה. הכלים שהוחדרו לחלל הבטן מאפשרים הסתכלות ישירה ומדויקת על אברי האגן לצורך אבחון ומאפשרת גם פעולה ניתוחית להסיר שרירנים מהרחם, לכרות ציסטות שחלתיות וכן לבחון מבנים פתולוגיים חריגים באיברי המין הנשיים. בלפרוסקופיה ניתוחית גם ניתן בשיטה זו לכרות את הרחם במלואו, את השחלות, ולהוציא עובר בהיריון חוץ רחמי. בתום הפעולה הגז מוצא מחלל הבטן, והנקבים נתפרים בסיכות.
משך הפעולה תלוי באופי הטיפול, כאשר פעולות קטנות נמשכות לרוב כשעה, ובמצבים מורכבים יותר נדרש לעתים ניתוח ממושך יותר. לניתוחים לפרוסקופיים יתרון בהשוואה לניתוחים הכרוכים בפתיחת הבטן בהתאוששות מהירה יותר, ירידה בסיכון לסיבוכים ותוצאות טובות יותר של הניתוח וצלקות זעירות. ברוב המקרים ניתן להשתחרר מבית החולים יום עד יומיים לאחר לפרוסקופיה גינקולוגית לכשבוע של מנוחה בבית עד חזרה לפעילות שגרתית.
הסיבוכים השכיחים הם דימומים וזיהומים, ולעתים נדירות פגיעה באיברים פנימיים שבמקרים חריגים במיוחד דורשת ניתוח מתקן בפתיחה של חלל הבטן.
פרופ' אבי בן הרוש הוא רופא מומחה למיילדות וגינקולוגיה ומנהל השירות לשימור פוריות ביחידה לפוריות והפריה חוץ גופית בבית החולים בילינסון
עדכון אחרון: אוקטובר 2024


